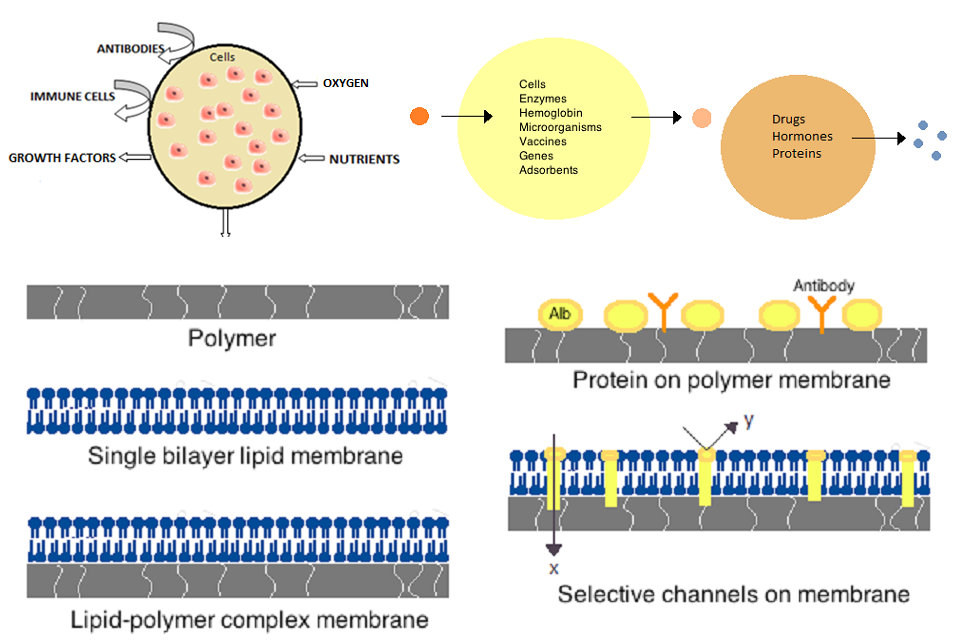
Une cellule artificielle ou une cellule minimale est une particule modifiée qui imite une ou plusieurs fonctions d’une cellule biologique. Le terme ne fait pas référence à une entité physique spécifique, mais plutôt à l’idée que certaines fonctions ou structures de cellules biologiques peuvent être remplacées ou complétées par une entité synthétique. Souvent, les cellules artificielles sont des membranes biologiques ou polymères qui renferment des matériaux biologiquement actifs. Ainsi, des nanoparticules, des liposomes, des polymeromes, des microcapsules et un certain nombre d’autres particules ont été qualifiés de cellules artificielles. La micro-encapsulation permet un métabolisme au sein de la membrane, l’échange de petites molécules et la prévention du passage de grosses substances. Les principaux avantages de l’encapsulation incluent une meilleure mimétique dans le corps, une solubilité accrue de la cargaison et une diminution des réponses immunitaires. Notamment, les cellules artificielles ont eu un succès clinique en hémoperfusion.
Dans le domaine de la biologie synthétique, une cellule artificielle « vivante » a été définie comme une cellule complètement synthétique qui peut capter de l’énergie, maintenir les gradients ioniques, contenir des macromolécules ainsi que stocker des informations et avoir la capacité de muter. Une telle cellule n’est pas encore techniquement réalisable, mais une variante d’une cellule artificielle a été créée, dans laquelle un génome complètement synthétique a été introduit pour les cellules hôtes vidées de façon génomique. Bien que n’étant pas complètement artificielle car les composants cytoplasmiques ainsi que la membrane de la cellule hôte sont conservés, la cellule modifiée est sous le contrôle d’un génome synthétique et est capable de se répliquer.
L’histoire
Les premières cellules artificielles ont été développées par Thomas Chang à l’Université McGill dans les années 1960. Ces cellules étaient constituées de membranes ultra-fines de nylon, de collodion ou de protéines réticulées, dont les propriétés semi-perméables permettaient la diffusion de petites molécules à l’intérieur et à l’extérieur de la cellule. Ces cellules étaient de taille micrométrique et contenaient des cellules, des enzymes, de l’hémoglobine, des matériaux magnétiques, des adsorbants et des protéines.
Les cellules artificielles ultérieures ont des dimensions allant de quelques micromètres à nanomètres et peuvent contenir des microorganismes, des vaccins, des gènes, des médicaments, des hormones et des peptides. La première utilisation clinique de cellules artificielles a été l’hémoperfusion par encapsulation de charbon activé.
Dans les années 1970, les chercheurs ont pu introduire des enzymes, des protéines et des hormones dans des microcapsules biodégradables, ce qui a ensuite conduit à une utilisation clinique dans le traitement de maladies telles que le syndrome de Lesch-Nyhan. Bien que les recherches initiales de Chang aient porté sur les globules rouges artificiels, ce n’est qu’au milieu des années 90 que des globules rouges artificiels biodégradables ont été développés. Les cellules artificielles dans l’encapsulation de cellules biologiques ont été utilisées pour la première fois à la clinique en 1994 pour le traitement d’un patient diabétique. Depuis lors, d’autres types de cellules telles que les hépatocytes, les cellules souches adultes et les cellules génétiquement modifiées ont été encapsulées et sont à l’étude pour être utilisées dans la régénération tissulaire. .
Le 29 décembre 2011, des chimistes de l’Université Harvard ont annoncé la création d’une membrane cellulaire artificielle.
En 2014, des cellules bactériennes synthétiques à réplication automatique avec des parois de cellules et de l’ADN synthétique avaient été produites. En janvier de cette année, les chercheurs ont produit une cellule eucaryote artificielle capable d’entreprendre de multiples réactions chimiques à travers des organites en fonctionnement.
En septembre 2018, des chercheurs de l’Université de Californie ont développé des cellules artificielles capables de tuer des bactéries. Les cellules ont été conçues de bas en haut – comme des blocs Lego – pour détruire les bactéries.
Matériaux
Les membranes pour cellules artificielles doivent être constituées de polymères simples, de protéines réticulées, de membranes lipidiques ou de complexes polymère-lipide. En outre, les membranes peuvent être modifiées pour présenter des protéines de surface telles que l’albumine, des antigènes, des supports de Na / K-ATPase ou des pores tels que des canaux ioniques. Les matériaux couramment utilisés pour la production de membranes comprennent les polymères d’hydrogel tels que l’alginate, la cellulose et les polymères thermoplastiques tels que le méthacrylate d’hydroxyéthyle-méthacrylate de méthyle (HEMA-MMA), le polyacrylonitrile-chlorure de polyvinyle (PAN-PVC), ainsi que des variations de ce qui précède. mentionné. Le matériau utilisé détermine la perméabilité de la membrane cellulaire, laquelle dépend pour le polymère de la limite de poids moléculaire (MWCO). Le MWCO est le poids moléculaire maximum d’une molécule qui peut librement traverser les pores et est important pour déterminer une diffusion adéquate des nutriments, des déchets et d’autres molécules critiques. Les polymères hydrophiles ont le potentiel d’être biocompatibles et peuvent être fabriqués sous diverses formes, notamment les micelles de polymères, les mélanges sol-gel, les mélanges physiques, les particules réticulées et les nanoparticules. Les polymères sensibles aux stimuli qui réagissent aux changements de pH ou de température pour une utilisation ciblée sont particulièrement intéressants. Ces polymères peuvent être administrés sous forme liquide par injection macroscopique et se solidifier ou se gélifier in situ en raison de la différence de pH ou de température. Des préparations à base de nanoparticules et de liposomes sont également couramment utilisées pour l’encapsulation et la délivrance de matériaux. Un avantage majeur des liposomes est leur capacité à se fusionner avec les membranes des cellules et des organites.
Préparation
De nombreuses variantes de préparation et d’encapsulation de cellules artificielles ont été développées. Typiquement, des vésicules telles qu’une nanoparticule, un polymerome ou un liposome sont synthétisées. Une émulsion est généralement réalisée en utilisant un équipement à haute pression tel qu’un homogénéisateur à haute pression ou un microfluidiseur. Deux méthodes de micro-encapsulation pour la nitrocellulose sont également décrites ci-dessous.
Homogénéisation à haute pression
Dans un homogénéisateur haute pression, deux liquides en suspension huile / liquide sont forcés de passer à travers un petit orifice sous très haute pression. Ce processus divise les produits et permet la création de particules extrêmement fines, aussi petites que 1 nm.
Microfluidisation
Cette technique utilise un microfluidiseur breveté pour obtenir une plus grande quantité de suspensions homogènes pouvant créer des particules plus petites que les homogénéisateurs. Un homogénéisateur est d’abord utilisé pour créer une suspension grossière qui est ensuite pompée dans le microfluidiseur sous haute pression. L’écoulement est ensuite divisé en deux flux qui réagiront à des vitesses très élevées dans une chambre d’interaction jusqu’à ce que la taille de particule souhaitée soit obtenue. Cette technique permet la production à grande échelle de liposomes phospholipidiques et la nanoencapsulation de matériaux ultérieurs.
Méthode Drop
Dans ce procédé, une solution cellulaire est incorporée goutte à goutte dans une solution de nitrate de cellulose dans un collodion. Lorsque la goutte traverse le collodion, elle est recouverte d’une membrane grâce aux propriétés de polymérisation interfaciale du collodion. La cellule se dépose ensuite dans la paraffine où la membrane se fixe et est finalement suspendue à une solution saline. La méthode des gouttes est utilisée pour la création de grandes cellules artificielles qui encapsulent des cellules biologiques, des cellules souches et des cellules souches génétiquement modifiées.
Méthode d’émulsion
Le procédé en émulsion diffère en ce que le matériau à encapsuler est généralement plus petit et est placé au fond d’une chambre de réaction où le collodion est ajouté sur le dessus et centrifugé ou autrement perturbé afin de créer une émulsion. Le matériau encapsulé est ensuite dispersé et mis en suspension dans une solution saline.
Pertinence clinique
Libération et délivrance de médicaments
Les cellules artificielles utilisées pour la délivrance de médicaments diffèrent des autres cellules artificielles car leur contenu est destiné à se diffuser hors de la membrane, ou à être englouti et digéré par une cellule cible hôte. On utilise souvent des cellules artificielles submicroniques à membrane lipidique, appelées nanocapsules, nanoparticules, polymeromes ou autres variantes du terme.
Thérapie enzymatique
La thérapie enzymatique est activement étudiée pour les maladies métaboliques génétiques où une enzyme est surexprimée, sous-exprimée, défectueuse ou pas du tout là-bas. En cas de sous-expression ou d’expression d’une enzyme défectueuse, une forme active de l’enzyme est introduite dans le corps pour compenser le déficit. D’autre part, une surexpression enzymatique peut être contrecarrée par l’introduction d’une enzyme non fonctionnelle en compétition; c’est-à-dire une enzyme qui métabolise le substrat en produits non actifs. Lorsqu’elles sont placées dans une cellule artificielle, les enzymes peuvent exercer leur fonction pendant une période beaucoup plus longue que les enzymes libres et peuvent être encore optimisées par la conjugaison d’un polymère.
La première enzyme étudiée dans l’encapsulation cellulaire artificielle était l’asparaginase pour le traitement du lymphosarcome chez la souris. Ce traitement a retardé l’apparition et la croissance de la tumeur. Ces premiers résultats ont conduit à la poursuite des recherches sur l’utilisation de cellules artificielles pour la délivrance d’enzymes dans les mélanomes dépendants de la tyrosine. Ces tumeurs dépendent davantage de la tyrosine que des cellules normales pour leur croissance, et des recherches ont montré qu’une diminution des taux systémiques de tyrosine chez la souris peut inhiber la croissance des mélanomes. L’utilisation de cellules artificielles dans la délivrance de tyrosinase; et une enzyme qui digère la tyrosine, permet une meilleure stabilité enzymatique et s’avère efficace pour éliminer la tyrosine sans les effets secondaires graves associés à la dépravation de la tyrosine dans le régime alimentaire.
La thérapie enzymatique cellulaire artificielle présente également un intérêt pour l’activation de promédicaments tels que l’ifosfamide dans certains cancers. Les cellules artificielles encapsulant l’enzyme cytochrome p450 qui convertit ce promédicament en médicament actif peuvent être conçues pour s’accumuler dans le carcinome pancréatique ou pour implanter les cellules artificielles à proximité du site de la tumeur. Ici, la concentration locale en ifosfamide activé sera beaucoup plus élevée que dans le reste du corps, prévenant ainsi la toxicité systémique. Le traitement a été couronné de succès chez les animaux et a montré un doublement du taux de survie médian chez les patients atteints de cancer du pancréas au stade avancé dans les essais cliniques de phase I / II et un taux de survie triplé par rapport à un an.
Thérapie génique
Dans le traitement des maladies génétiques, la thérapie génique vise à insérer, modifier ou supprimer des gènes dans les cellules d’un individu atteint. La technologie repose largement sur des vecteurs viraux, ce qui soulève des inquiétudes quant à la mutagenèse par insertion et à la réponse immunitaire systémique ayant entraîné la mort et le développement d’une leucémie chez l’homme au cours d’essais cliniques. Le fait de contourner le besoin de vecteurs en utilisant l’ADN nu ou plasmidique comme son propre système d’administration rencontre également des problèmes tels qu’une faible efficacité de transduction et un ciblage tissulaire médiocre lorsqu’ils sont administrés par voie systémique.
Des cellules artificielles ont été proposées en tant que vecteur non viral au moyen duquel des cellules non autologues génétiquement modifiées sont encapsulées et implantées pour délivrer des protéines recombinantes in vivo. Ce type d’immuno-isolement s’est avéré efficace chez la souris grâce à l’administration de cellules artificielles contenant de l’hormone de croissance de souris, ce qui a permis de retarder la croissance de souris mutantes. Quelques stratégies ont fait l’objet d’essais cliniques sur le traitement du cancer du pancréas, de la sclérose latérale et du contrôle de la douleur.
Hémoperfusion
La première utilisation clinique de cellules artificielles a été l’hémoperfusion par encapsulation de charbon activé. Le charbon actif a la capacité d’adsorber de nombreuses grosses molécules et est connu depuis longtemps pour son aptitude à éliminer les substances toxiques du sang lors d’un empoisonnement accidentel ou d’un surdosage. Toutefois, la perfusion par administration directe de charbon de bois est toxique car elle entraîne des embolies et des lésions des cellules sanguines, suivies de leur élimination par les plaquettes. Les cellules artificielles permettent aux toxines de diffuser dans la cellule tout en maintenant la cargaison dangereuse dans leur membrane ultrafine.
L’hémoperfusion cellulaire artificielle a été proposée comme une option de désintoxication moins coûteuse et plus efficace que l’hémodialyse, dans laquelle le filtrage du sang n’a lieu que par séparation en fonction de la taille par une membrane physique. Dans l’hémoperfusion, des milliers de cellules artificielles adsorbantes sont retenues dans un petit récipient grâce à l’utilisation de deux écrans à chaque extrémité à travers lesquels le sang du patient perfuse. À mesure que le sang circule, des toxines ou des médicaments se diffusent dans les cellules et sont retenus par le matériau absorbant. Les membranes des cellules artificielles sont beaucoup plus minces que celles utilisées en dialyse et leur petite taille leur confère une grande surface membranaire. Cela signifie qu’une partie de la cellule peut avoir un transfert de masse théorique cent fois supérieur à celui d’une machine à reins artificielle complète. Le dispositif a été établi comme méthode clinique de routine pour les patients traités pour un empoisonnement accidentel ou suicidaire, mais a également été introduit en tant que traitement de l’insuffisance hépatique et de l’insuffisance rénale en effectuant une partie de la fonction de ces organes. Une hémoperfusion de cellules artificielles a également été proposée pour une utilisation en immunoadsorption, grâce à laquelle des anticorps peuvent être éliminés du corps en fixant un matériau immunoadsorbant tel que l’albumine à la surface des cellules artificielles. Ce principe a été utilisé pour éliminer les anticorps plasmatiques des groupes sanguins destinés à la transplantation de moelle osseuse et au traitement de l’hypercholestérolémie par le biais d’anticorps monoclonaux destinés à éliminer les lipoprotéines de basse densité. L’hémoperfusion est particulièrement utile dans les pays où l’industrie de fabrication de produits d’hémodialyse est peu développée, car les dispositifs y sont généralement moins chers et utilisés chez les patients insuffisants rénaux.
Cellules encapsulées
La méthode la plus courante de préparation de cellules artificielles est l’encapsulation cellulaire. Les cellules encapsulées sont généralement obtenues par la génération de gouttelettes de taille contrôlée à partir d’une suspension cellulaire liquide qui sont ensuite rapidement solidifiées ou gélifiées pour fournir une stabilité supplémentaire. La stabilisation peut être obtenue par un changement de température ou par réticulation de matériau. Le microenvironnement dans lequel une cellule voit des changements lors de l’encapsulation. Cela va typiquement du fait d’être sur une monocouche à une suspension dans un échafaudage polymère dans une membrane polymère. Un inconvénient de cette technique est que l’encapsulation d’une cellule diminue sa viabilité et sa capacité à proliférer et à se différencier. En outre, après un certain temps dans la microcapsule, les cellules forment des amas qui inhibent l’échange d’oxygène et les déchets métaboliques, conduisant à l’apoptose et à la nécrose, limitant ainsi l’efficacité des cellules et activant le système immunitaire de l’hôte. Des cellules artificielles ont réussi à transplanter un certain nombre de cellules, notamment des îlots de Langerhans destinés au traitement du diabète, des cellules parathyroïdiennes et des cellules du cortex surrénalien.
Hépatocytes encapsulés
La pénurie de donneurs d’organes fait des cellules artificielles des acteurs essentiels des thérapies alternatives pour l’insuffisance hépatique. L’utilisation de cellules artificielles pour la transplantation d’hépatocytes a démontré la faisabilité et l’efficacité de la fonction hépatique dans des modèles de maladie hépatique animale et de dispositifs bioartificiels pour le foie. Les recherches ont abouti à des expériences dans lesquelles les hépatocytes étaient attachés à la surface d’un micro-porteur et ont évolué en hépatocytes qui sont encapsulés dans une matrice tridimensionnelle dans des microgouttelettes d’alginate recouvertes d’une peau externe en polylysine. Le contournement du traitement par immunosuppression pendant la durée du traitement constitue un avantage clé de cette méthode d’administration. Les encapsulations d’hépatocytes ont été proposées pour une utilisation dans un foie bioartifical. Le dispositif consiste en une chambre cylindrique contenant des hépatocytes isolés à travers lesquels le plasma du patient circule de manière extra-corporelle dans un type d’hémoperfusion. Les microcapsules ayant un rapport surface / volume élevé, elles offrent une grande surface pour la diffusion du substrat et peuvent accueillir un grand nombre d’hépatocytes. Le traitement des souris souffrant d’insuffisance hépatique a montré une augmentation significative du taux de survie. Les systèmes de foie artificiel en sont encore aux premiers stades de développement, mais ils présentent un potentiel pour les patients en attente d’une greffe d’organe ou pendant que leur propre foie se régénère suffisamment pour reprendre une fonction normale. Jusqu’à présent, les essais cliniques utilisant des systèmes de foie artificiels et la transplantation d’hépatocytes dans les maladies du foie en phase terminale ont montré une amélioration des marqueurs de santé, mais pas encore une amélioration de la survie. La courte durée de vie et l’agrégation d’hépatocytes artificiels après transplantation sont les principaux obstacles rencontrés. Les hépatocytes co-encapsulés avec des cellules souches montrent une plus grande viabilité en culture et, après implantation et implantation, des cellules souches artificielles seules ont également montré une régénération du foie. En tant que tel, l’intérêt pour l’utilisation de cellules souches pour l’encapsulation en médecine régénérative.
Cellules bactériennes encapsulées
L’ingestion orale de colonies de cellules bactériennes vivantes a été proposée et est actuellement en thérapie pour la modulation de la microflore intestinale, la prévention des maladies diarrhéiques, le traitement des infections à H. Pylori, les inflammations atopiques, l’intolérance au lactose et la modulation immunitaire, entre autres. Le mécanisme d’action proposé n’est pas entièrement compris, mais on pense qu’il a deux effets principaux. Le premier est l’effet nutritionnel, dans lequel les bactéries sont en compétition avec les bactéries productrices de toxines. Le second est l’effet sanitaire, qui stimule la résistance à la colonisation et stimule la réponse immunitaire. La délivrance orale de cultures bactériennes pose souvent problème, car elles sont ciblées par le système immunitaire et souvent détruites lorsqu’elles sont prises par voie orale. Les cellules artificielles aident à résoudre ces problèmes en fournissant un mimétisme dans le corps et une libération sélective ou à long terme, augmentant ainsi la viabilité des bactéries atteignant le système gastro-intestinal. En outre, l’encapsulation de cellules bactériennes vivantes peut être modifiée pour permettre la diffusion de petites molécules, notamment de peptides, dans le corps à des fins thérapeutiques. Les membranes qui se sont avérées efficaces pour la délivrance bactérienne comprennent l’acétate de cellulose et des variants d’alginate. Parmi les autres utilisations résultant de l’encapsulation de cellules bactériennes, on peut citer la protection contre la provocation par M. tuberculosis et la régulation à la hausse des cellules sécrétrices d’Ig du système immunitaire. La technologie est limitée par le risque d’infections systémiques, les activités métaboliques indésirables et le risque de transfert de gène. Cependant, le plus grand défi reste de fournir suffisamment de bactéries viables au site d’intérêt.
Cellule sanguine artificielle
Transporteurs d’oxygène
Les transporteurs d’oxygène de taille nanométrique sont utilisés comme type de substituts de globules rouges, bien qu’ils ne possèdent pas d’autres composants des globules rouges. Ils sont composés d’un polymerome synthétique ou d’une membrane artificielle entourant une hémoglobine animale, humaine ou recombinante purifiée. Globalement, la livraison d’hémoglobine continue de poser problème, car elle est hautement toxique lorsqu’elle est livrée sans aucune modification. Dans certains essais cliniques, des effets vasopresseurs ont été observés pour les substituts sanguins de première génération pour l’hémoglobine.
des globules rouges
L’intérêt de la recherche pour l’utilisation de cellules artificielles pour le sang est né après la crise du sida des années 1980. Outre le risque potentiel de transmission de la maladie, les globules rouges artificiels sont souhaitables car ils éliminent les inconvénients associés aux transfusions sanguines allogéniques telles que la détermination du groupe sanguin, les réactions immunitaires et sa courte durée de stockage, qui est de 42 jours. Un substitut d’hémoglobine peut être conservé à la température ambiante et non au réfrigérateur pendant plus d’un an. Des tentatives ont été faites pour développer un globule rouge fonctionnel complet comprenant un agent carbonique, non seulement un transporteur d’oxygène, mais également les enzymes associées à la cellule. La première tentative a été faite en 1957 en remplaçant la membrane des globules rouges par une membrane polymère ultra-fine, suivie d’une encapsulation à travers une membrane lipidique et plus récemment d’une membrane polymère biodégradable. Une membrane de globules rouges biologiques comprenant des lipides et des protéines associées peut également être utilisée pour encapsuler des nanoparticules et augmenter le temps de séjour in vivo en contournant l’absorption des macrophages et la clairance systémique.
Leucopolymère
Un leuco-polymerome est un polymerome conçu pour avoir les propriétés adhésives d’un leucocyte. Les polymères sont des vésicules composées d’une feuille bicouche pouvant encapsuler de nombreuses molécules actives telles que des médicaments ou des enzymes. En ajoutant les propriétés adhésives d’un leucocyte à ses membranes, ils peuvent ralentir ou rouler le long des parois épithéliales dans le système circulatoire à écoulement rapide.
Cellules synthétiques
La cellule minimale
Le pathologiste allemand Rudolf Virchow a avancé l’idée que non seulement la vie nait de cellules, mais que chaque cellule provient d’une autre cellule; « Omnis cellula e cellula ». Jusqu’à présent, la plupart des tentatives de création d’une cellule artificielle ont uniquement créé un package pouvant imiter certaines tâches de la cellule. Les avancées dans les réactions de transcription et de traduction sans cellules permettent l’expression de nombreux gènes, mais ces efforts sont loin de produire une cellule entièrement opérationnelle.
L’avenir réside dans la création d’une protocellule, ou d’une cellule répondant à toutes les exigences minimales pour la vie. Les membres du J. Craig Venter Institute ont utilisé une approche informatique descendante pour détruire les gènes d’un organisme vivant jusqu’à obtenir un ensemble minimal de gènes. En 2010, l’équipe a réussi à créer une souche de réplication de Mycoplasma mycoides (Mycoplasma laboratorium) en utilisant un ADN créé par synthèse, considéré comme le minimum vital, qui a été inséré dans une bactérie génomiquement vide. On espère que le processus de biosynthèse de haut en bas permettra l’insertion de nouveaux gènes qui pourraient remplir des fonctions rentables telles que la génération d’hydrogène pour le carburant ou la capture de dioxyde de carbone en excès dans l’atmosphère. la myriade de réseaux régulateurs, métaboliques et de signalisation ne sont pas complètement caractérisés. Ces approches descendantes ont des limites pour la compréhension de la régulation moléculaire fondamentale, car les organismes hôtes ont une composition moléculaire complexe et incomplètement définie.
Une approche ascendante pour construire une cellule artificielle impliquerait la création d’une protocellule de novo, entièrement à partir de matériaux non vivants. Il est proposé de créer une vésicule bicolore phospholipidique avec un ADN capable de s’auto-reproduire à l’aide d’informations génétiques synthétiques. Les trois principaux éléments de ces cellules artificielles sont la formation d’une membrane lipidique, la réplication de l’ADN et de l’ARN par un processus de matrice et la récupération de l’énergie chimique pour un transport actif à travers la membrane. Les principaux obstacles prévus et rencontrés avec ce protocole proposé sont la création d’un ADN synthétique minimal contenant toutes les informations suffisantes pour la vie et la reproduction de composants non génétiques qui font partie intégrante du développement cellulaire, comme l’auto-organisation moléculaire. Toutefois, on espère que ce type d’approche ascendante permettrait de mieux comprendre les questions fondamentales des organisations au niveau cellulaire et les origines de la vie biologique. Jusqu’à présent, aucune cellule complètement artificielle capable de s’auto-reproduire n’a été synthétisée à l’aide des molécules de la vie, et cet objectif est encore dans un avenir lointain, bien que divers groupes y travaillent actuellement.
Une autre méthode proposée pour créer une protocellule ressemble plus étroitement aux conditions supposées avoir été présentes au cours de l’évolution connue sous le nom de soupe primordiale. Différents polymères d’ARN pourraient être encapsulés dans des vésicules et, dans de telles conditions limites, les réactions chimiques seraient testées.
Des investissements importants dans la biologie ont été réalisés par de grandes entreprises telles qu’ExxonMobil, partenaire de Synthetic Genomics Inc; La société de biosynthétiques de Craig Venter dans le développement de carburants à partir d’algues.
Cellule artificielle électronique
Le concept de cellule artificielle électronique a été développé dans une série de 3 projets européens coordonnés par John McCaskill de 2004 à 2015.
La Commission européenne a parrainé le développement du programme « PACE » (Programmable Artificial Cell Evolution) de 2004 à 2008, dont l’objectif était de jeter les bases de la création « d’entités autonomes microscopiques auto-organisatrices, auto-réplicantes et évolutives substances organiques et inorganiques qui peuvent être génétiquement programmées pour remplir des fonctions spécifiques « en vue de leur intégration éventuelle dans les systèmes d’information. Le projet PACE a mis au point la première machine Omega, un système de maintien de la vie microfluidique pour cellules artificielles pouvant compléter les fonctionnalités chimiquement manquantes (proposé initialement par Norman Packard, Steen Rasmussen, Mark Beadau et John McCaskill). Le but ultime était d’obtenir une cellule hybride évolutive dans un environnement programmable complexe à l’échelle microscopique. Les fonctions de la machine Omega pourraient ensuite être supprimées par étapes, posant une série de problèmes d’évolution pouvant être résolus à la chimie des cellules artificielles. Le projet a permis une intégration chimique allant jusqu’au niveau des paires des trois fonctions principales des cellules artificielles (un sous-système génétique, un système de confinement et un système métabolique) et a généré de nouveaux environnements microfluidiques programmables à résolution spatiale pour l’intégration du confinement et de l’amplification génétique. « Evolution artificielle de cellules artificielles » (PACE) Le projet a conduit à la création du centre européen de technologie vivante] qui poursuit actuellement des recherches similaires.
À la suite de cette recherche, John McCaskill a proposé en 2007 de se concentrer sur une cellule artificielle à complément électronique, appelée Electronic Chemical Cell. L’idée principale était d’utiliser un réseau d’électrodes extrêmement parallèle couplé à des circuits électroniques dédiés localement, dans un film mince bidimensionnel, pour compléter la fonctionnalité cellulaire chimique émergente. Les informations électroniques locales définissant les circuits de détection et de commutation des électrodes pourraient servir de génome électronique, complétant les informations séquentielles moléculaires des protocoles émergents. Une proposition de recherche a été retenue avec la Commission européenne et une équipe internationale de scientifiques se chevauchant partiellement avec le consortium PACE a commencé les travaux 2008-2012 sur le projet Electronic Chemical Cells. Le projet a notamment démontré que le transport local contrôlé électroniquement de séquences spécifiques pouvait servir de système de contrôle spatial artificiel pour la prolifération génétique de futures cellules artificielles et que les processus essentiels du métabolisme pouvaient être administrés par des réseaux d’électrodes revêtus de manière appropriée.
La principale limite de cette approche, outre les difficultés initiales à maîtriser l’électrochimie et l’électrocinétique à l’échelle microscopique, réside dans le fait que le système électronique est interconnecté en tant que matériel rigide non autonome macroscopique. En 2011, McCaskill a proposé d’inverser la géométrie de l’électronique et de la chimie: au lieu de placer des produits chimiques dans un support électronique actif, de placer une électronique autonome microscopique dans un support chimique. Il a organisé un projet visant à s’attaquer à une troisième génération de cellules artificielles électroniques à l’échelle de 100 µm, qui pourraient s’auto-assembler à partir de deux « lablets » de demi-cellules pour englober un espace chimique interne et fonctionner à l’aide de l’électronique active alimentée par le milieu. elles sont immergées. De telles cellules peuvent copier à la fois leurs contenus électroniques et chimiques et seront capables d’évoluer dans les limites imposées par leurs blocs de construction microscopiques pré-synthétisés spéciaux. En septembre 2012, les travaux ont commencé sur ce projet: agents électroniques chimiquement réactifs à l’échelle microscopique.
Ethique et controverse
La recherche Protocell a créé une controverse et des opinions opposées, notamment des critiques de la définition vague de « vie artificielle ». La création d’une unité élémentaire de la vie est la préoccupation éthique la plus urgente, bien que l’inquiétude la plus répandue au sujet des protocellules soit leur menace potentielle pour la santé humaine et l’environnement par le biais d’une réplication incontrôlée.