Una célula artificial o célula mínima es una partícula diseñada que imita una o muchas funciones de una célula biológica. El término no se refiere a una entidad física específica, sino a la idea de que ciertas funciones o estructuras de las células biológicas se pueden reemplazar o complementar con una entidad sintética. A menudo, las células artificiales son membranas biológicas o poliméricas que contienen materiales biológicamente activos. Como tales, las nanopartículas, liposomas, polimersomas, microcápsulas y una serie de otras partículas se han calificado como células artificiales. La microencapsulación permite el metabolismo dentro de la membrana, el intercambio de moléculas pequeñas y la prevención del paso de grandes sustancias a través de ella. Las principales ventajas de la encapsulación incluyen un mejor mimetismo en el cuerpo, una mayor solubilidad de la carga y una disminución de las respuestas inmunitarias. En particular, las células artificiales han sido clínicamente exitosas en la hemoperfusión.
En el área de la biología sintética, una célula artificial «viva» se ha definido como una célula completamente sintética que puede capturar energía, mantener gradientes de iones, contener macromoléculas, almacenar información y tener la capacidad de mutar. Tal célula aún no es técnicamente factible, pero se ha creado una variación de una célula artificial en la que se introdujo un genoma completamente sintético para células huésped genómicamente vaciadas. Aunque no es completamente artificial porque los componentes citoplásmicos, así como la membrana de la célula huésped, se mantienen, la célula diseñada por ingeniería genética está bajo el control de un genoma sintético y es capaz de replicarse.
Historia
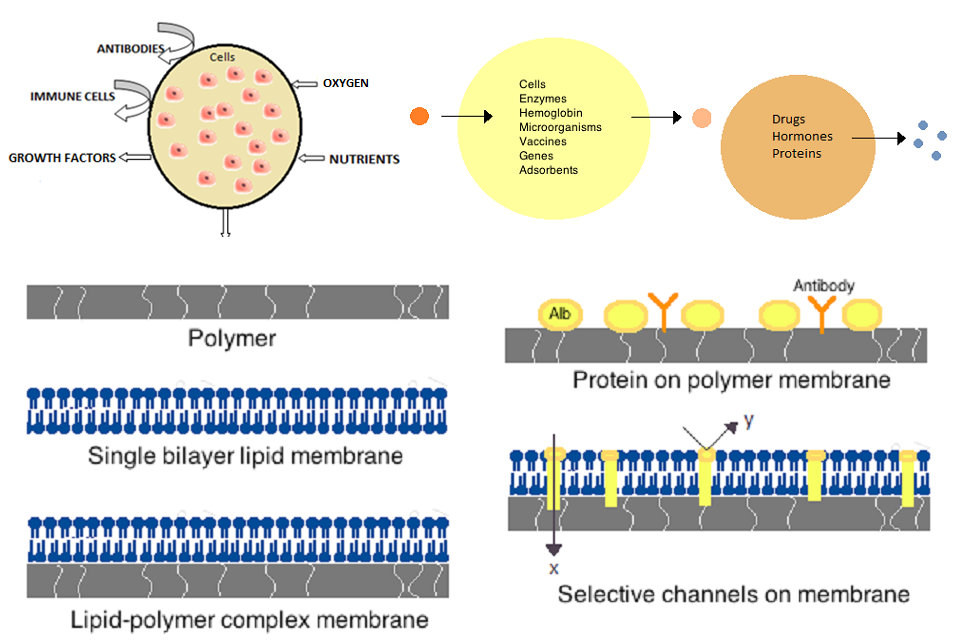
Las primeras células artificiales fueron desarrolladas por Thomas Chang en la Universidad McGill en la década de 1960. Estas células consistían en membranas ultrafinas de nailon, colodión o proteínas reticuladas cuyas propiedades semipermeables permitían la difusión de pequeñas moléculas dentro y fuera de la célula. Estas células eran de tamaño micrométrico y contenían células, enzimas, hemoglobina, materiales magnéticos, adsorbentes y proteínas.
Las células artificiales posteriores han oscilado entre las dimensiones de cien micrómetros y nanómetros y pueden transportar microorganismos, vacunas, genes, fármacos, hormonas y péptidos. El primer uso clínico de células artificiales fue en hemoperfusión por encapsulación de carbón activado.
En la década de 1970, los investigadores pudieron introducir enzimas, proteínas y hormonas en las microcápsulas biodegradables, lo que luego llevó al uso clínico en enfermedades como el síndrome de Lesch-Nyhan. Aunque la investigación inicial de Chang se centró en los glóbulos rojos artificiales, solo a mediados de la década de 1990 se desarrollaron glóbulos rojos artificiales biodegradables. Las células artificiales en la encapsulación de células biológicas se utilizaron por primera vez en la clínica en 1994 para el tratamiento en un paciente diabético y desde entonces se han encapsulado otros tipos de células, como hepatocitos, células madre adultas y células modificadas genéticamente, y están en estudio para su uso en la regeneración de tejidos. .
El 29 de diciembre de 2011, los químicos de la Universidad de Harvard informaron sobre la creación de una membrana celular artificial.
Para 2014, se habían producido células bacterianas sintéticas auto-replicantes con paredes celulares y ADN sintético. En enero de ese año, los investigadores produjeron una célula eucariota artificial capaz de llevar a cabo múltiples reacciones químicas a través de organelos de trabajo.
En septiembre de 2018, los investigadores de la Universidad de California desarrollaron células artificiales que pueden matar las bacterias. Las células se diseñaron desde abajo hacia arriba, como los bloques de Lego, para destruir las bacterias.
Materiales
Las membranas para células artificiales pueden estar compuestas de polímeros simples, proteínas reticuladas, membranas lipídicas o complejos polímero-lípidos. Además, las membranas pueden diseñarse para presentar proteínas de superficie tales como albúmina, antígenos, portadores de Na / K-ATPasa o poros tales como canales iónicos. Los materiales comúnmente utilizados para la producción de membranas incluyen polímeros de hidrogel tales como alginato, celulosa y polímeros termoplásticos como metacrilato de metacrilato de hidroxietilo (HEMA-MMA), cloruro de poliacrilonitrilo-polivinilo (PAN-PVC), así como variaciones de los anteriores. mencionado El material utilizado determina la permeabilidad de la membrana celular, que para el polímero depende del corte de peso molecular (MWCO). El MWCO es el peso molecular máximo de una molécula que puede pasar libremente por los poros y es importante para determinar la difusión adecuada de nutrientes, residuos y otras moléculas críticas. Los polímeros hidrófilos tienen el potencial de ser biocompatibles y pueden fabricarse en una variedad de formas que incluyen micelas de polímeros, mezclas de sol-gel, mezclas físicas y partículas reticuladas y nanopartículas. De especial interés son los polímeros sensibles a los estímulos que responden al pH o a los cambios de temperatura para el uso en el suministro dirigido. Estos polímeros pueden administrarse en forma líquida a través de una inyección macroscópica y solidificarse o gelificarse in situ debido a la diferencia de pH o temperatura. Las preparaciones de nanopartículas y liposomas también se utilizan de forma rutinaria para la encapsulación y el suministro de material. Una ventaja importante de los liposomas es su capacidad para fusionarse con las membranas de las células y los orgánulos.
Preparación
Se han desarrollado muchas variaciones para la preparación de células artificiales y la encapsulación. Típicamente, se sintetizan vesículas tales como una nanopartícula, polimersoma o liposoma. Una emulsión se hace típicamente mediante el uso de equipos de alta presión, como un homogeneizador de alta presión o un Microfluidizador. A continuación se describen dos métodos de microencapsulación para nitrocelulosa.
Homogeneización a alta presión.
En un homogeneizador de alta presión, dos líquidos en suspensión aceite / líquido son forzados a través de un pequeño orificio bajo presión muy alta. Este proceso divide los productos y permite la creación de partículas extremadamente finas, tan pequeñas como 1 nm.
Microfluidización
Esta técnica utiliza un Microfluidizer patentado para obtener una mayor cantidad de suspensiones homogéneas que pueden crear partículas más pequeñas que los homogeneizadores. Primero se usa un homogeneizador para crear una suspensión gruesa que luego se bombea al microfluidizador a alta presión. Luego, el flujo se divide en dos corrientes que reaccionarán a velocidades muy altas en una cámara de interacción hasta que se obtenga el tamaño de partícula deseado. Esta técnica permite la producción a gran escala de liposomas de fosfolípidos y las nanoencapsulaciones posteriores del material.
Método de caída
En este método, una solución celular se incorpora gota a gota en una solución de colodión de nitrato de celulosa. A medida que la gota viaja a través del colodión, se recubre con una membrana gracias a las propiedades de polimerización interfacial del colodión. Posteriormente, la célula se deposita en parafina, donde se establece la membrana y finalmente se suspende una solución salina. El método de caída se utiliza para la creación de células artificiales grandes que encapsulan células biológicas, células madre y células madre diseñadas genéticamente.
Metodo de emulsion
El método de emulsión difiere en que el material a encapsular suele ser más pequeño y se coloca en el fondo de una cámara de reacción donde el colodión se agrega en la parte superior y se centrifuga, o se perturba de otra manera para crear una emulsión. El material encapsulado se dispersa y se suspende en solución salina.
Relevancia clínica
Liberación y entrega de drogas
Las células artificiales utilizadas para la administración de fármacos difieren de otras células artificiales, ya que su contenido está destinado a difundirse fuera de la membrana, o ser envuelto y digerido por una célula diana huésped. A menudo se usan células artificiales de membrana lipídica submicrométricas que pueden denominarse nanocápsulas, nanopartículas, polimersomas u otras variaciones del término.
Terapia de enzimas
La terapia enzimática se está estudiando activamente para detectar enfermedades metabólicas genéticas en las que una enzima está sobreexpresada, subexpresada, defectuosa o no existe en absoluto. En el caso de la subexpresión o expresión de una enzima defectuosa, se introduce una forma activa de la enzima en el cuerpo para compensar el déficit. Por otro lado, una sobreexpresión enzimática puede contrarrestarse mediante la introducción de una enzima no funcional competidora; es decir, una enzima que metaboliza el sustrato en productos no activos. Cuando se colocan dentro de una célula artificial, las enzimas pueden llevar a cabo su función durante un período mucho más largo en comparación con las enzimas libres y pueden optimizarse aún más mediante la conjugación de polímeros.
La primera enzima estudiada bajo encapsulación de células artificiales fue la asparaginasa para el tratamiento del linfosarcoma en ratones. Este tratamiento retrasó la aparición y el crecimiento del tumor. Estos hallazgos iniciales llevaron a una mayor investigación en el uso de células artificiales para el suministro de enzimas en melanomas dependientes de tirosina. Estos tumores tienen una mayor dependencia de la tirosina que las células normales para el crecimiento, y las investigaciones han demostrado que la reducción de los niveles sistémicos de tirosina en ratones puede inhibir el crecimiento de los melanomas. El uso de células artificiales en el suministro de tirosinasa; y la enzima que digiere la tirosina, permite una mejor estabilidad de la enzima y se muestra efectiva en la eliminación de la tirosina sin los efectos secundarios graves asociados con la depravación de la tirosina en la dieta.
La terapia con enzimas de células artificiales también es de interés para la activación de profármacos como la ifosfamida en ciertos cánceres. Las células artificiales que encapsulan la enzima citocromo p450 que convierte este profármaco en el fármaco activo se pueden adaptar para que se acumulen en el carcinoma pancreático o para implantar las células artificiales cerca del sitio del tumor. Aquí, la concentración local de la ifosfamida activada será mucho más alta que en el resto del cuerpo, lo que evitará la toxicidad sistémica. El tratamiento fue exitoso en animales y mostró una duplicación en la supervivencia media entre pacientes con cáncer de páncreas en estadio avanzado en ensayos clínicos de fase I / II, y un triplicado en la tasa de supervivencia de un año.
Terapia de genes
En el tratamiento de enfermedades genéticas, la terapia génica tiene como objetivo insertar, alterar o eliminar genes dentro de las células de un individuo afectado. La tecnología se basa en gran medida en los vectores virales, lo que genera inquietudes acerca de la mutagénesis de inserción y la respuesta inmune sistémica que han llevado a la muerte de humanos y el desarrollo de leucemia en ensayos clínicos. Para evitar la necesidad de vectores mediante el uso de ADN desnudo o de plásmido como su propio sistema de administración, también se encuentran problemas como la baja eficiencia de transducción y la deficiente orientación de los tejidos cuando se administra sistémicamente.
Las células artificiales se han propuesto como un vector no viral por el cual las células no autólogas genéticamente modificadas se encapsulan e implantan para administrar proteínas recombinantes in vivo. Este tipo de inmunoaislamiento ha demostrado ser eficaz en ratones mediante el suministro de células artificiales que contienen hormona de crecimiento de ratón que rescató un retraso del crecimiento en ratones mutantes. Algunas estrategias han avanzado a ensayos clínicos en humanos para el tratamiento del cáncer de páncreas, la esclerosis lateral y el control del dolor.
Hemoperfusion
El primer uso clínico de células artificiales fue en hemoperfusión por encapsulación de carbón activado. El carbón activado tiene la capacidad de adsorber muchas moléculas grandes y durante mucho tiempo ha sido conocido por su capacidad para eliminar sustancias tóxicas de la sangre en envenenamientos accidentales o sobredosis. Sin embargo, la perfusión a través de la administración directa de carbón vegetal es tóxica ya que conduce a embolias y daños en las células sanguíneas, seguidas de la eliminación de las plaquetas. Las células artificiales permiten que las toxinas se difundan dentro de la célula mientras mantienen la carga peligrosa dentro de su membrana ultrafina.
La hemoperfusión de células artificiales se ha propuesto como una opción de desintoxicación menos costosa y más eficiente que la hemodiálisis, en la que el filtrado de la sangre se realiza solo a través de la separación del tamaño por una membrana física. En la hemoperfusión, miles de células artificiales adsorbentes se retienen dentro de un recipiente pequeño mediante el uso de dos pantallas en cada extremo a través del cual la sangre del paciente se perfunde. A medida que la sangre circula, las toxinas o los medicamentos se difunden hacia las células y son retenidos por el material absorbente. Las membranas de las células artificiales son mucho más delgadas que las utilizadas en diálisis y su tamaño pequeño significa que tienen un área de superficie de membrana alta. Esto significa que una parte de la célula puede tener una transferencia de masa teórica que es cien veces más alta que la de una máquina de riñón artificial completa. El dispositivo se ha establecido como un método clínico de rutina para pacientes tratados por envenenamiento accidental o suicida, pero también se ha introducido como terapia en insuficiencia hepática e insuficiencia renal mediante la realización de parte de la función de estos órganos. La hemoperfusión de células artificiales también se ha propuesto para su uso en la inmunoadsorción a través de la cual se pueden eliminar los anticuerpos del cuerpo uniendo un material de inmunoadsorción como la albúmina en la superficie de las células artificiales. Este principio se ha utilizado para eliminar los anticuerpos del grupo sanguíneo del plasma para el trasplante de médula ósea y para el tratamiento de la hipercolesterolemia a través de anticuerpos monoclonales para eliminar las lipoproteínas de baja densidad. La hemoperfusión es especialmente útil en países con una industria de fabricación de hemodiálisis débil, ya que los dispositivos tienden a ser más baratos allí y se utilizan en pacientes con insuficiencia renal.
Celulas encapsuladas
El método más común de preparación de células artificiales es a través de la encapsulación celular. Las células encapsuladas se logran típicamente mediante la generación de gotitas de tamaño controlado a partir de una suspensión de células líquidas que luego se solidifican o gelifican rápidamente para proporcionar estabilidad adicional. La estabilización se puede lograr a través de un cambio en la temperatura o mediante la reticulación del material. El microambiente que una célula ve cambia en la encapsulación. Por lo general, pasa de estar en una monocapa a una suspensión en un andamio de polímero dentro de una membrana polimérica. Un inconveniente de la técnica es que encapsular una célula disminuye su viabilidad y su capacidad para proliferar y diferenciarse. Además, después de algún tiempo dentro de la microcápsula, las células forman grupos que inhiben el intercambio de oxígeno y desechos metabólicos, lo que lleva a la apoptosis y necrosis, lo que limita la eficacia de las células y activa el sistema inmunitario del huésped. Las células artificiales han tenido éxito en el trasplante de varias células, incluidos los islotes de Langerhans para el tratamiento de la diabetes, las células paratiroides y las células de la corteza suprarrenal.
Hepatocitos encapsulados
La escasez de donantes de órganos hace que las células artificiales sean actores clave en terapias alternativas para la insuficiencia hepática. El uso de células artificiales para el trasplante de hepatocitos ha demostrado viabilidad y eficacia en la prestación de la función hepática en modelos de enfermedades hepáticas animales y dispositivos hepáticos bioartificiales. La investigación se basó en experimentos en los cuales los hepatocitos se unieron a la superficie de un microportador y evolucionaron a hepatocitos que se encapsulan en una matriz tridimensional en microgotas de alginato cubiertas por una piel externa de polilisina. Una ventaja clave de este método de administración es la elusión de la terapia de inmunosupresión durante la duración del tratamiento. Se han propuesto encapsulaciones de hepatocitos para su uso en un hígado bioartifical. El dispositivo consiste en una cámara cilíndrica con hepatocitos aislados a través de los cuales el plasma del paciente circula de manera extracorpórea en un tipo de hemoperfusión. Debido a que las microcápsulas tienen una alta relación de área superficial a volumen, proporcionan una gran superficie para la difusión del sustrato y pueden alojar un gran número de hepatocitos. El tratamiento para ratones con insuficiencia hepática inducida mostró un aumento significativo en la tasa de supervivencia. Los sistemas hepáticos artificiales aún se encuentran en desarrollo temprano, pero muestran potencial para los pacientes que esperan un trasplante de órganos o mientras el propio hígado del paciente se regenera lo suficiente como para reanudar la función normal. Hasta ahora, los ensayos clínicos que utilizan sistemas de hígado artificial y trasplante de hepatocitos en enfermedades hepáticas en etapa terminal han mostrado una mejora en los marcadores de salud, pero aún no han mejorado la supervivencia. La corta longevidad y la agregación de hepatocitos artificiales después del trasplante son los principales obstáculos encontrados. Los hepatocitos coencapsulados con células madre muestran una mayor viabilidad en el cultivo y después de la implantación y la implantación de células madre artificiales solas también se ha demostrado la regeneración del hígado. Como tal interés ha surgido en el uso de células madre para la encapsulación en medicina regenerativa.
Células bacterianas encapsuladas
La ingestión oral de colonias de células bacterianas vivas se ha propuesto y actualmente se encuentra en terapia para la modulación de la microflora intestinal, la prevención de enfermedades diarreicas, el tratamiento de infecciones por H. Pylori, inflamaciones atópicas, intolerancia a la lactosa y modulación inmunológica, entre otros. El mecanismo de acción propuesto no se comprende completamente, pero se cree que tiene dos efectos principales. El primero es el efecto nutricional, en el cual las bacterias compiten con las bacterias productoras de toxinas. El segundo es el efecto sanitario, que estimula la resistencia a la colonización y estimula la respuesta inmune. La administración oral de cultivos bacterianos suele ser un problema porque son atacados por el sistema inmunológico y, a menudo, se destruyen cuando se toman por vía oral. Las células artificiales ayudan a resolver estos problemas al proporcionar mimetismo en el cuerpo y una liberación selectiva o a largo plazo, lo que aumenta la viabilidad de las bacterias que llegan al sistema gastrointestinal. Además, la encapsulación de células bacterianas vivas puede diseñarse para permitir la difusión de pequeñas moléculas que incluyen péptidos en el cuerpo con fines terapéuticos. Las membranas que han demostrado ser exitosas para el suministro de bacterias incluyen acetato de celulosa y variantes de alginato. Los usos adicionales que se han derivado de la encapsulación de células bacterianas incluyen la protección contra el desafío de M. Tuberculosis y la regulación positiva de las células secretoras de Ig del sistema inmunológico. La tecnología está limitada por el riesgo de infecciones sistémicas, las actividades metabólicas adversas y el riesgo de transferencia de genes. Sin embargo, el mayor desafío sigue siendo la entrega de suficientes bacterias viables al sitio de interés.
Célula de sangre artificial
Portadores de oxigeno
Los portadores de oxígeno de tamaño nanométrico se utilizan como un tipo de sustitutos de glóbulos rojos, aunque carecen de otros componentes de los glóbulos rojos. Se componen de un polimersoma sintético o una membrana artificial que rodea hemoglobina recombinante, animal o humana purificada. En general, el suministro de hemoglobina continúa siendo un desafío porque es altamente tóxico cuando se administra sin modificaciones. En algunos ensayos clínicos, se han observado efectos vasopresores para los sustitutos sanguíneos de hemoglobina de primera generación.
las células rojas de la sangre
El interés de investigación en el uso de células artificiales para la sangre surgió después del susto del SIDA de los años ochenta. Además de evitar el potencial de transmisión de la enfermedad, se desean glóbulos rojos artificiales porque eliminan los inconvenientes asociados con las transfusiones de sangre alogénicas, como la tipificación de la sangre, las reacciones inmunitarias y su corta vida de almacenamiento de 42 días. Un sustituto de hemoglobina se puede almacenar a temperatura ambiente y no bajo refrigeración por más de un año. Se han realizado intentos para desarrollar un glóbulo rojo de trabajo completo que comprenda carbónico no solo un portador de oxígeno sino también las enzimas asociadas con la célula. El primer intento se realizó en 1957 reemplazando la membrana de los glóbulos rojos por una membrana polimérica ultrafina que fue seguida por encapsulación a través de una membrana lipídica y más recientemente una membrana polimérica biodegradable. Una membrana biológica de glóbulos rojos que incluye lípidos y proteínas asociadas también se puede usar para encapsular nanopartículas y aumentar el tiempo de residencia in vivo al evitar la captación de macrófagos y el aclaramiento sistémico.
Leuco-polimersoma
Un leucopolimeroso es un polimersoma diseñado para tener las propiedades adhesivas de un leucocito. Los polimersomas son vesículas compuestas por una lámina de dos capas que puede encapsular muchas moléculas activas, como medicamentos o enzimas. Al agregar las propiedades adhesivas de un leucocito a sus membranas, se puede hacer que disminuyan la velocidad o rueden a lo largo de las paredes epiteliales dentro del sistema circulatorio que fluye rápidamente.
Células sintéticas
La célula mínima
El patólogo alemán Rudolf Virchow planteó la idea de que la vida no solo surge de las células, sino que cada célula proviene de otra célula; «Omnis cellula e cellula». Hasta ahora, la mayoría de los intentos de crear una célula artificial solo han creado un paquete que puede imitar ciertas tareas de la célula. Los avances en la transcripción libre de células y las reacciones de traducción permiten la expresión de muchos genes, pero estos esfuerzos están lejos de producir una célula completamente operativa.
El futuro está en la creación de una protocélula, o una célula que tiene todos los requisitos mínimos para la vida. Los miembros del Instituto J. Craig Venter han utilizado un enfoque computacional de arriba hacia abajo para eliminar los genes de un organismo vivo a un conjunto mínimo de genes. En 2010, el equipo logró crear una cepa replicante de Mycoplasma mycoides (Mycoplasma laboratorium) utilizando ADN creado sintéticamente considerado como el requisito mínimo de vida que se insertó en una bacteria genómicamente vacía. Se espera que el proceso de biosíntesis descendente permita la inserción de nuevos genes que realicen funciones rentables, como la generación de hidrógeno para combustible o la captura de exceso de dióxido de carbono en la atmósfera. Las innumerables redes reguladoras, metabólicas y de señalización no están completamente caracterizadas. Estos enfoques de arriba hacia abajo tienen limitaciones para la comprensión de la regulación molecular fundamental, ya que los organismos huésped tienen una composición molecular compleja e incompleta.
Un enfoque de abajo hacia arriba para construir una célula artificial implicaría crear una protocell de novo, completamente a partir de materiales no vivos. Se propone crear una vesícula bicapa de fosfolípido con ADN capaz de reproducirse mediante información genética sintética. Los tres elementos principales de tales células artificiales son la formación de una membrana lipídica, la replicación de ADN y ARN a través de un proceso de plantilla y la recolección de energía química para el transporte activo a través de la membrana. Los principales obstáculos previstos y encontrados con esta protocélula propuesta son la creación de un ADN sintético mínimo que contiene toda la información suficiente para la vida y la reproducción de componentes no genéticos que son parte integral del desarrollo celular, como la autoorganización molecular. Sin embargo, se espera que este tipo de enfoque de abajo hacia arriba proporcione información sobre las cuestiones fundamentales de las organizaciones a nivel celular y los orígenes de la vida biológica. Hasta ahora, no se ha sintetizado ninguna célula completamente artificial capaz de auto-reproducirse usando las moléculas de la vida, y este objetivo se encuentra todavía en un futuro lejano, aunque varios grupos están trabajando actualmente para lograr este objetivo.
Otro método propuesto para crear una protocélula se asemeja más a las condiciones que se cree que estuvieron presentes durante la evolución conocida como la sopa primordial. Diversos polímeros de ARN podrían encapsularse en vesículas y en tales condiciones de límites pequeños, se analizarían las reacciones químicas.
Las grandes empresas como ExxonMobil, que se ha asociado con Synthetic Genomics Inc, han realizado grandes inversiones en biología; La propia compañía de biosintéticos de Craig Venter en el desarrollo de combustible a partir de algas.
Celda artificial electronica
El concepto de una célula artificial artificial se ha ampliado en una serie de 3 proyectos de la UE coordinados por John McCaskill desde 2004 hasta 2015.
La Comisión Europea patrocinó el desarrollo del programa «Evolución de células artificiales programables» (PACE) de 2004-2008, cuyo objetivo era sentar las bases para la creación de «entidades autónomas microscópicas, auto-replicantes y evolutivas construidas a partir de simples Sustancias orgánicas e inorgánicas que pueden programarse genéticamente para realizar funciones específicas «para la eventual integración en los sistemas de información. El proyecto PACE desarrolló la primera Máquina Omega, un sistema de soporte vital microfluídico para células artificiales que podría complementar las funcionalidades que faltan químicamente (como propusieron originalmente Norman Packard, Steen Rasmussen, Mark Beadau y John McCaskill). El objetivo final era lograr una célula híbrida evolutiva en un entorno programable de microescala complejo. Las funciones de la Máquina Omega podrían eliminarse gradualmente, lo que plantea una serie de desafíos de evolución solucionable para la química de las células artificiales. El proyecto logró la integración química hasta el nivel de pares de las tres funciones básicas de las células artificiales (un subsistema genético, un sistema de contención y un sistema metabólico) y generó nuevos entornos microfluídicos programables resueltos espacialmente para la integración de la contención y la amplificación genética. «Evolución de células artificiales programables» (PACE, por sus siglas en inglés) El proyecto llevó a la creación del Centro Europeo de Tecnología Viva], que continúa una investigación similar.
Después de esta investigación, en 2007, John McCaskill propuso concentrarse en una célula artificial complementada electrónicamente, llamada la célula química electrónica. La idea clave fue utilizar una serie masiva de electrodos paralelos acoplados a circuitos electrónicos dedicados localmente, en una película delgada de dos dimensiones, para complementar la funcionalidad celular química emergente. La información electrónica local que define los circuitos de conmutación y detección del electrodo podría servir como un genoma electrónico, complementando la información secuencial molecular en los protocolos emergentes. Una propuesta de investigación fue exitosa con la Comisión Europea y un equipo internacional de científicos parcialmente superpuestos con el consorcio PACE comenzó el trabajo 2008-2012 en el proyecto Electronic Chemical Cells. El proyecto demostró, entre otras cosas, que el transporte local controlado electrónicamente de secuencias específicas podría usarse como un sistema de control espacial artificial para la proliferación genética de futuras células artificiales, y que los procesos centrales del metabolismo podrían administrarse mediante arreglos de electrodos adecuadamente recubiertos.
La principal limitación de este enfoque, aparte de las dificultades iniciales para dominar la electroquímica y la electrocinética a microescala, es que el sistema electrónico está interconectado como una pieza rígida no autónoma de hardware macroscópico. En 2011, McCaskill propuso invertir la geometría de la electrónica y la química: en lugar de colocar productos químicos en un medio electrónico activo, colocar la electrónica microscópica autónoma en un medio químico. Organizó un proyecto para abordar una tercera generación de Células Artificiales Electrónicas en la escala de 100 µm que podría autoensamblarse desde dos «etiquetas» de media celda para encerrar un espacio químico interno y funcionar con la ayuda de una electrónica activa alimentada por el medio. están inmersas en. Dichas células pueden copiar sus contenidos electrónicos y químicos y serán capaces de evolucionar dentro de las restricciones proporcionadas por sus bloques de construcción microscópicos pre-sintetizados especiales. En septiembre de 2012 se inició el trabajo en este proyecto Agentes electrónicos reactivos químicamente a escala microscópica.
Ética y controversia
La investigación de Protocell ha creado controversia y opiniones opuestas, incluidas críticas de la vaga definición de «vida artificial». La creación de una unidad básica de vida es la preocupación ética más apremiante, aunque la preocupación más generalizada acerca de las células celulares es su amenaza potencial para la salud humana y el medio ambiente a través de la replicación incontrolada.